Что необходимо знать о гайморите?
Нос – это надводная часть айсберга, расположенная снаружи, а внутри черепа находятся синусы или вентилируемые пазухи, сообщающиеся с носовой полостью и служащие для увлажнения, очищения и согревания воздуха. Самой крупной из них является верхнечелюстная или гайморова пазуха, воспаление в которой развивается довольно часто и носит название гайморит. Болезнь эта довольно опасна, возникает у взрослых и детей дошкольного и школьного возраста. Ее нужно отличать от обычного насморка и обязательно лечить во избежание развития серьезных осложнений. Что такое гайморит, от чего он бывает, какие у него признаки и способы лечения – об этом должен знать каждый современный образованный человек.
Оглавление:
От чего возникает проблема
 Воспаление гайморовых пазух не возникает на пустом месте. Для этого должны создаться определенные условия, а именно:
Воспаление гайморовых пазух не возникает на пустом месте. Для этого должны создаться определенные условия, а именно:
- Наличие инфекционного агента — это бактерии, попадающие в гайморову полость извне с вдыхаемым воздухом или поступающие с кровью из внутренних очагов хронической инфекции (кариозные зубы или гипертрофированные миндалины).
- Нарушение нормального сообщения гайморовой пазухи с полостью носа – это случается при закупорке соустья между ними из-за отека, полипов, аденоидов, врожденных аномалий лицевого черепа или приобретенных деформаций (травмы, операции, хроническое воспаление).
В результате сочетания этих двух условий у взрослых людей или детей нарушается воздухообмен в гайморовой пазухе, происходит застой вырабатываемого секрета, в котором активно размножаются патогенные бактерии. Организм борется с помощью клеток иммунной защиты – лейкоцитов. Погибая вместе с микробами, они образуют скопления гноя.
Исходя из причины гайморита и механизмов его развития, основной целью лечения является ликвидация застоя, создание оптимального оттока гнойного содержимого из гайморовой полости в носовые ходы и подавление патогенных микробов.
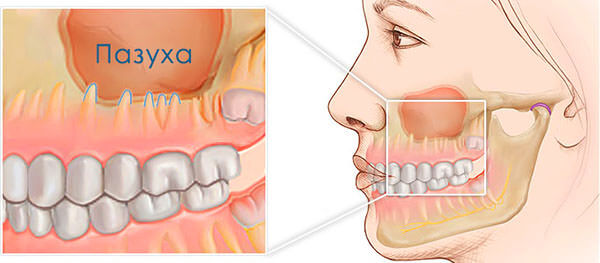 Факторами риска для возникновения заболевания у взрослых являются:
Факторами риска для возникновения заболевания у взрослых являются:
- частые вирусные инфекции;
- длительные переохлаждения;
- постоянное пребывание в неблагоприятных экологических условиях;
- работа на вредных производствах;
- патология зубов верхней челюсти;
- аллергический круглогодичный ринит;
- иммунодефициты;
- общие заболевания – сахарный диабет (при отсутствии качественного лечения), муковисцидоз (аутоиммунное поражение желез внешней секреции из-за повышенной вязкости секрета).
Характерные признаки
 Воспаление в гайморовых пазухах следует отличать от обычного насморка, хронической головной боли и заболеваний, при которых есть заложенность носа и ночной кашель. Эта серьезная болезнь может иметь тяжелые последствия при отсутствии своевременного и правильного лечения, поэтому необходимо знать основные симптомы гайморита:
Воспаление в гайморовых пазухах следует отличать от обычного насморка, хронической головной боли и заболеваний, при которых есть заложенность носа и ночной кашель. Эта серьезная болезнь может иметь тяжелые последствия при отсутствии своевременного и правильного лечения, поэтому необходимо знать основные симптомы гайморита:
- боли на лице в области верхнечелюстных пазух (под глазами, по бокам от носа) – либо самостоятельные, либо возникают при надавливании в этом месте;
- упорная головная боль, усиливающаяся при наклоне вперед;
- повышенная температура, слабость, разбитость, снижение работоспособности;
- нарушение носового дыхания (практически постоянная заложенность носа);
- гнусавость голоса;
- слезотечение, светочувствительность, рези в глазах;
- выделения из носа гнойного характера (типичные признаки) – желтого или зеленого цвета густой консистенции, нередко с неприятным запахом;
- нарушения обоняния и вкусовых восприятий;
- боли в области верхней челюсти;
- боли и першение в горле, ночной кашель.
Чтобы отличить от ринита классический бактериальный гайморит, симптомы которого описаны выше, достаточно иметь основную триаду: насморк, боль в области пазух, повышенную температуру.
Виды гайморита и их особенности
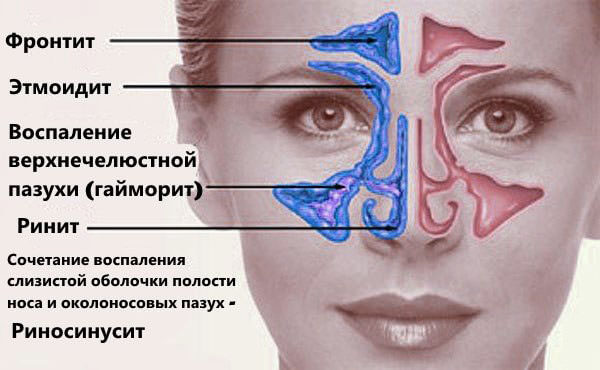 Если болезнь развивается в гайморовых пазухах сразу после попадания вируса, то это вирусный синусит, который всегда сопровождает все респираторные вирусные инфекции, поражающие слизистую носовой полости и околоносовых пазух. Симптомы гайморита при ОРВИ не отличаются от обычного ринита у взрослых и детей старше 5 лет (насморк с прозрачными соплями, сухой кашель, температура). Лечить такое заболевание надо без антибиотиков, симптоматическими и противовирусными средствами.
Если болезнь развивается в гайморовых пазухах сразу после попадания вируса, то это вирусный синусит, который всегда сопровождает все респираторные вирусные инфекции, поражающие слизистую носовой полости и околоносовых пазух. Симптомы гайморита при ОРВИ не отличаются от обычного ринита у взрослых и детей старше 5 лет (насморк с прозрачными соплями, сухой кашель, температура). Лечить такое заболевание надо без антибиотиков, симптоматическими и противовирусными средствами.
Бактериальный гайморит (гнойный) чаще всего бывает осложнением острой вирусной инфекции и развивается на фоне ослабленного иммунитета, наличия хронических очагов инфекции или анатомических особенностей лицевого скелета.
Эта болезнь имеет другие признаки (повторное повышение температуры после улучшения состояния, желтые и зеленые сопли, боли в области носовых пазух). В этом случае наличие патогенных бактерий в качестве причины гайморита требует антибактериального лечения у взрослых и детей. Отдельно различают воспаление гайморовых синусов, связанное с зубными проблемами (неправильное лечение коренных зубов, некачественная экстракция, плохое состояние зубной эмали) – это одонтогенный гайморит.
По характеру течения различают острую и хроническую формы гайморита. Для первой характерны яркие клинические признаки, высокая температура, боли, заложенность и насморк. Обычно острым считается воспалительный процесс, который проходит за 3 и менее недели. Если же срок выздоровления затягивается по каким-либо причинам (неправильный диагноз, неадекватное лечение), то болезнь переходит в хроническую форму (чаще у взрослых), лечить которую значительно сложнее. Симптомы гайморита при хроническом процессе не так ярко выражены: беспокоят частые головные боли, постоянная заложенность носа и насморк без повышения температуры, ночной сухой кашель, слабость, вялость, нарушения обоняния. Встречается полипозная форма, требующая специального подхода в лечении. При хроническом гайморите нередко используются хирургические методы лечения.
Осложнения
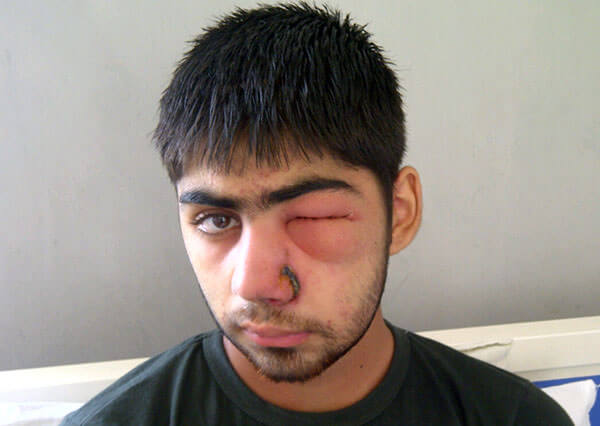 Лечить пациента с насморком и гайморитом нужно обязательно своевременно и правильно, иначе опасное заболевание при отягощенных обстоятельствах может привести к очень серьезным последствиям со стороны близлежащих важных органов. Риск развития осложнений при гайморите связан с анатомической близостью гайморовой пазухи с глазницей, полость которой формируют кости верхней челюсти, а также с непосредственным контактом через кровь с оболочками головного мозга.
Лечить пациента с насморком и гайморитом нужно обязательно своевременно и правильно, иначе опасное заболевание при отягощенных обстоятельствах может привести к очень серьезным последствиям со стороны близлежащих важных органов. Риск развития осложнений при гайморите связан с анатомической близостью гайморовой пазухи с глазницей, полость которой формируют кости верхней челюсти, а также с непосредственным контактом через кровь с оболочками головного мозга.
Какие могут быть осложнения:
- менингит (воспаление мягких мозговых оболочек) – тяжелое заболевание, требующее лечения в стационаре;
- воспаление глазного яблока вплоть до флегмоны или абсцесса, периостит глазницы;
- воспаление зрительного нерва c последующей полной или частичной потерей зрения;
- гнойное воспаление в костях лицевого скелета – остеомиелит;
- абсцесс головного мозга (эпидуральный, субдуральный);
- атрофия слизистой носа и потеря обоняния;
- тромбофлебит венозных синусов черепа и мозга.
К счастью, развитие осложнений является достаточно редкой ситуацией при гайморите (если болезнь совсем не лечить), при этом значительно ухудшается прогноз и повышается риск летального исхода.
Диагностика
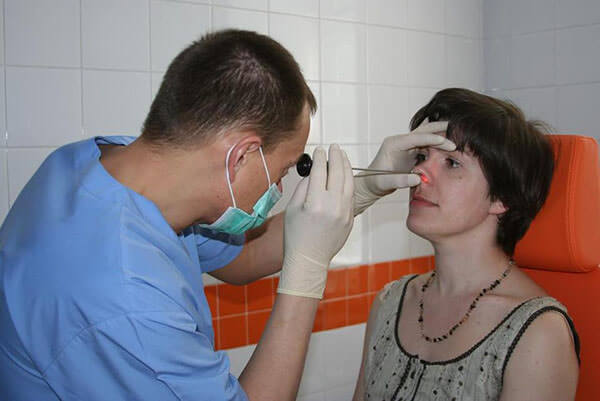
Диагностическая пункция
При типичной клинической картине поставить диагноз гайморита не составит особого труда для врача общей практики или отоларинголога (насморк, сухой кашель, боли в области пазух). Для подтверждения бактериальной природы заболевания делают общий клинический анализ крови. Для того чтобы правильно лечить бактериальный насморк и кашель, необходимо исследовать гнойное содержимое (сопли, мокроту) на микробы и их чувствительность к антибиотикам, поэтому назначают бактериологический анализ. При характерных клинических признаках не используют дополнительные исследования. В сомнительных случаях делают рентгенографию или томографию придаточных пазух носа, если беспокоит кашель, то рентген грудной клетки.
Наиболее информативным методом исследования у взрослых является диагностическая пункция, в то же время это может быть одним из способов облегчения состояния больного при тяжелом гнойном остром гайморите.
Во время пункции делается прокол в гайморову полость, с помощью иглы вытягивается содержимое пазухи (в это время может возникнуть кашель), которое потом исследуют на содержание патогенной флоры и чувствительность для лечения антибиотиками. Лечить таким способом синуситы уже не актуально, есть другие современные консервативные методы.
Как и чем надо лечить
В настоящее время приоритетным является использование консервативных способов лечения пациентов. Основными задачами терапии являются:
- Создание оптимального оттока гнойного содержимого гайморовой полости, восстановление нормальной вентиляции пазухи – используют сосудосуживающие средства в виде спреев и капель в нос, но не более 7 дней подряд. Одним из современных методов является создание отрицательного давления в полости носа с помощью специального аппарата, применяется как альтернатива проколу гайморовой пазухи.
- Уничтожение патогенных возбудителей – антибактериальная терапия, лечить лучше по результатам индивидуального бактериологического посева материала из носа или антибиотиками широкого спектра действия из группы макролидов, цефалоспоринов, полусинтетических пенициллинов. Назначают препараты для внутреннего или внутримышечного применения курсом на 10 -14 дней.
- По показаниям назначают противовоспалительные средства (топические гормоны, нестероидные и антигистаминные препараты).
- Хирургическими методами необходимо лечить в случае наличия анатомических препятствий для оттока гноя – удаление полипов, аденоидов, исправление носовой перегородки.
- Физиотерапия — назначается в фазе стихания острого процесса в виде электрофорезов с лекарственными средствами.
- Народные методы лечения гайморита имеют право на существование как дополнение к основному лечению – промывания носа гипертоническим раствором морской соли или препаратом Долфин; использование капель на основе мумие и прополиса, паровые ингаляции с капелькой эфирного масла.
Чтобы избежать встречи с гайморитом и другими болезнями носа необходимо соблюдать все рекомендации врача, беречься от инфекций и травм, закаливаться и вести здоровый образ жизни.
Профилактика гайморита – это своевременное лечение всех имеющихся очагов хронической инфекции в организме, отказ от вредных привычек, устранение предрасполагающих к заболеванию факторов, полноценный отдых и благоприятный климат дома.





